Refeeding-Syndrom: Ein Risikofaktor beim Kostaufbau
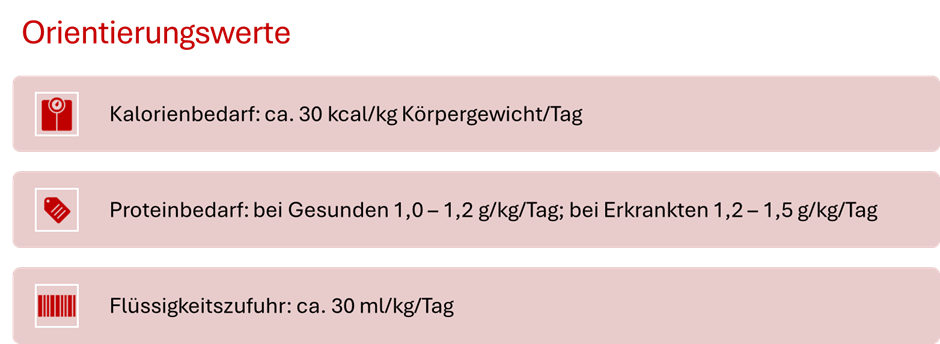
Beim Refeeding-Syndrom (RFS) handelt es sich um eine potenziell lebensbedrohliche Stoffwechselentgleisung, die bei zu schneller Nahrungsgabe in zu großen Mengen nach 2-5 Tagen auftreten kann. Die Symptomatik kann sehr unspezifisch sein. Als typische Symptome werden in der S3-Leitlinie Muskelschwäche, Desorientiertheit und periphere Ödeme benannt (DGEM, 2025:60). Daher ist ein schrittweiser Aufbau der Kalorienzufuhr unter Berücksichtigung der Verträglichkeit entscheidend.
Fazit
Die präzise Erfassung des Ernährungsstatus und die gezielte Anpassung der Ernährung spielen in der Pflegepraxis eine entscheidende Rolle. Besonders bei pflegebedürftigen Menschen können individuelle Maßnahmen den Gesundheitszustand deutlich verbessern und die Lebensqualität steigern.
Infobox zur Vertiefung
|
DGEM: Empfohlene Screening-Instrumente Diät & Information: Fachbeitrag zu den GLIM-Kriterien Schweizer Zeitschrift für Ernährungsmedizin: Fachbeitrag zu den GLIM-Kriterien Schweizer Zeitschrift für Ernährungsmedizin: Fachbeitrag zur EFFORT-Studie AWMF: S3 Leitlinie Klinische Ernährung und Hydrierung im Alter Originalpublikationen Baumgartner A, Pachnis D, Parra L, Hersberger L, Bargetzi A, Bargetzi L, Kaegi-Braun N, Tribolet P, Gomes F, Hoess C, Pavlicek V, Bilz S, Sigrist S, Braendle M, Henzen C, Thomann R, Rutishauser J, Aujesky D, Rodondi N, Donzé J, Stanga Z, Mueller B, Schuetz P. The impact of nutritional support on malnourished inpatients with aging-related vulnerability. Nutrition. 2021 Sep;89:111279. doi: 10.1016/j.nut.2021.111279. Epub 2021 Apr 22. PMID: 34090212. Individualised nutritional support in medical inpatients at nutritional risk: a randomised clinical trial. Schuetz, Philipp et al. The Lancet, Volume 393, Issue 10188, 2312 – 2321 |
|---|